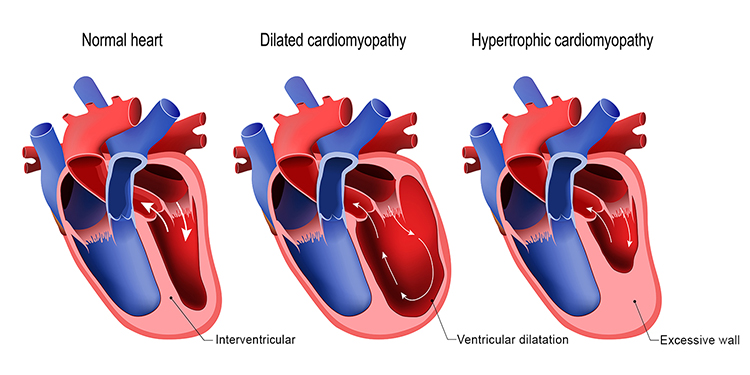
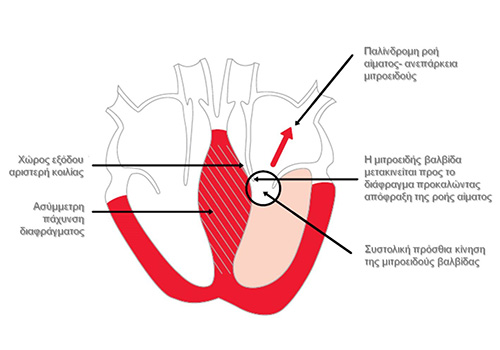
Η υπερτροφική μυοκαρδιοπάθεια χαρακτηρίζεται από την παρουσία αυξημένου πάχους (υπερτροφία) του τοιχώματος της αριστερής κοιλίας η οποία δεν οφείλεται αποκλειστικά στην παρουσία αιμοδυναμικής επιβάρυνσης (π.χ. αρτηριακή υπέρταση, στένωση αορτικής βαλβίδας κτλ).
Η συχνότητα εμφάνισης της υπερτροφικής μυοκαρδιοπάθειας υπολογίζεται σε 0.02-0.23% στον ενήλικο γενικό πληθυσμό. Με βάση αυτό τον υπολογισμό και χωρίς να υπάρχει επίσημη καταγραφή οι ασθενείς με διαγνωσμένη ή αδιάγνωστη υπερτροφική μυοκαρδιοπάθεια στη χώρα μας υπολογίζονται σε περισσότερους από 2000.
To 40-60% των περιπτώσεων υπερτροφικής μυοκαρδιοπάθειας αποδίδεται σε γονιδιακή διαταραχή (μετάλλαξη γονιδίου) που σχετίζεται με τις σαρκομερικές πρωτεϊνες (συστατικά των μυοκαρδιακών κυττάρων). Σε ένα 5-10% των ασθενών υπάρχει άλλο γνωστό γονιδιακό ή μη γονιδιακό υπόστρωμα (π.χ. νόσος Anderson-Fabry, αμυλοείδωση, νευρομυϊκές παθήσεις), ενώ παραμένει άγνωστη η αιτία της υπερτροφικής μυοκαρδιοπάθειας στο υπόλοιπο 25-30% των ασθενών.
Με τη βοήθεια διαφόρων απεικονιστικών τεχνικών (υπερηχοκαρδιογράφημα, μαγνητική καρδιάς, αξονική τομογραφία) η διάγνωση της υπερτροφικής μυοκαρδιοπάθειας τίθεται όταν διαπιστωθεί πάχυνση της καρδιάς (αριστερής κοιλίας) χωρίς προφανή αιτία.
Σημειωτέον ότι το φυσιολογικό πάχος της καρδιάς δεν υπερβαίνει τα 11mm.
Επομένως με κριτήριο το βαθμό πάχυνσης της καρδιάς η διάγνωση τίθεται στις παρακάτω ομάδες πληθυσμού ως εξής:
-
Ενήλικες
Αυξημένο πάχος (≥15mm) ενός ή περισσότερων τμημάτων της καρδιάς. Σε ορισμένες περιπτώσεις γκρίζας ζώνης, όπου το πάχος της καρδιάς είναι οριακά αυξημένο (13-14mm), η διάγνωση μπορεί να τεθεί με βάση άλλες παραμέτρους, όπως είναι το οικογενειακό ιστορικό, συμπτώματα, το ηλεκτροκαρδιογράφημα, οι εργαστηριακές εξετάσεις και από το συνδυασμό απεικονιστικών τεχνικών.
-
Παιδιά
Η διάγνωση στα παιδιά τίθεται όταν το πάχος της καρδιάς υπερβαίνει το προβλεπόμενο για την ηλικία του παιδιού πάχος της καρδιάς κατά 2 τυπικές αποκλίσεις.
-
Συγγενείς
Σε πρώτου βαθμού συγγενείς ασθενών με αναμφισβήτητη υπερτροφική μυοκαρδιοπάθεια η διάγνωση μπορεί να τεθεί ακόμα και όταν το πάχος της καρδιάς είναι οριακά αυξημένο (13-14mm).
Συνοψίζοντας για τη διάγνωση της υπερτροφικής μυοκαρδιοπάθειας θα πρέπει να συντρέχουν δύο βασικές προϋποθέσεις:
Να υπάρχει πάχυνση της καρδιάς (τίθεται μόνο μετά από απεικονιστική εξέταση) και
Να μην υπάρχει προφανής αιτία για την πάχυνση αυτή π.χ. αρτηριακή υπέρταση, παθήσεις των βαλβίδων κτλ.
Ένα σημαντικό ποσοστό (~40-50%) των ασθενών με υπερτροφική μυοκαρδιοπάθεια δεν αναπτύσσει τελικά συμπτώματα και η διάγνωση τίθεται τυχαία στα πλαίσια γενικού ελέγχου. Οι υπόλοιποι ασθενείς μπορεί να εμφανίσουν συμπτώματα τα οποία δεν διαφέρουν από εκείνα που προκαλούνται από άλλες καρδιακές παθήσεις. Επίσης μπορεί η πρώτη εκδήλωση της υπερτροφικής μυοκαρδιοπάθειας να είναι ο αιφνίδιος καρδιακός θάνατος, δηλαδή ο θάνατος που επέρχεται μέσα σε 1 ώρα, χωρίς να προϋπάρχει προφανής αιτία που οδήγησε σε αυτόν. Αν και ο αιφνίδιος καρδιακός θάνατος είναι σχετικά σπάνια εκδήλωση της υπερτροφικής μυοκαρδιοπάθειας εντούτοις έχει τεράστιο κοινωνικό αντίκτυπο διότι αφορά ως επί το πλείστον άτομα νεαρής ηλικίας και συνήθως συμβαίνει σε αθλητικούς χώρους. Συνοπτικά τα συνήθη συμπτώματα σε ασθενείς με υπερτροφική μυοκαρδιοπάθεια είναι:
-
Πόνος στο στήθος που εμφανίζεται στη σωματική προσπάθεια και υποχωρεί με τη διακοπή της. Μπορεί όμως να εμφανίζεται και στην ηρεμία. Είναι επίσης χαρακτηριστική η εμφάνισή του μετά από βαρύ γεύμα, κατανάλωση αλκοόλ ή κατά τη μεταφορά βαρέων αντικειμένων. Ο μηχανισμός πρόκλησής του είναι η μειωμένη παροχή οξυγόνου στην καρδιά, όπως συμβαίνει και σε ασθενείς με στένωση των στεφανιαίων αρτηριών. Για αυτό πάντα θα πρέπει να αποκλείεται η συνύπαρξη στεφανιαίας νόσου.
-
Δύσπνοια στη σωματική προσπάθεια η οποία μπορεί να περιορίζει την ικανότητα για άσκηση. Εμφανίζεται σε οποιοδήποτε στάδιο της νόσου και επιδεινώνεται από τη συνύπαρξη αρρυθμίας (πχ κολπικής μαρμαρυγής).
-
Αίσθημα ζάλης ή και συγκοπτικό επεισόδιο (χαρακτηρίζεται από αιφνίδια απώλεια των αισθήσεων) δεν είναι σπάνια σε ασθενείς με υπερτροφική μυοκαρδιοπάθεια. Οφείλονται είτε σε δομικές αλλαγές της καρδιάς που προκαλούν απότομη πτώση της αρτηριακής πίεσης, είτε σε διαταραχές του καρδιακού ρυθμού (γνωστές ως αρρυθμίες). Θα πρέπει να δίνεται ιδιαίτερη προσοχή σε επεισόδια συγκοπής καθώς μπορεί να οφείλονται σε επικίνδυνες αρρυθμίες και οι οποίες αποτελούν σημαντική ένδειξη αυξημένου κινδύνου για αιφνίδιο καρδιακό θάνατο.
-
Αίσθημα παλμών αποτελεί συχνή εκδήλωση σε ασθενείς με υπερτροφική μυοκαρδιοπάθεια και μπορεί να οφείλεται σε αρρυθμίες. Όταν ο ασθενής παραπονείται για συχνά ή μεγάλης διάρκειας επεισόδια αισθήματος παλμών θα πρέπει υποβάλλεται σε περαιτέρω ειδικές εξετάσεις προκειμένου να αποκαλυφθεί τυχόν υποκείμενη αρρυθμία.
Σε ασθενείς με επιβεβαιωμένη διάγνωση υπερτροφικής μυοκαρδιοπάθειας ο συνήθης κλινικο-εργαστηριακός έλεγχος πραγματοποιείται κάθε χρόνο και περιλαμβάνει τα εξής:
-
Κλινική εξέταση και λήψη λεπτομερούς ιστορικού
με στοχευμένες ερωτήσεις για την εντόπιση συμπτωμάτων που σχετίζονται με την υπερτροφική μυοκαρδιοπάθεια και τις επιπλοκές της.
-
Ηλεκτροκαρδιογράφημα
Θεωρείται απαραίτητη εξέταση καθώς μπορεί να προσφέρει σημαντικές πληροφορίες σχετικά με την εξέλιξη της νόσου.
-
Υπερηχοκαρδιογράφημα
Συνήθως θέτει τη διάγνωση. Διενεργείται ετησίως και είναι απαραίτητο για να υπάρχει μία διαχρονική εικόνα των δομικών αλλαγών του μυοκαρδίου.
-
Holter ρυθμού 24-48 ωρών
Διενεργείται πάντοτε όταν υπάρχουν ύποπτα συμπτώματα αρρυθμίας. Σε ορισμένες περιπτώσεις όπου τα συμπτώματα δεν εμφανίζονται συχνά μπορεί να επιλεχθεί πιο μακροχρόνια καταγραφή είτε με συσκευές που καταγράφουν για περισσότερες ημέρες (Holter ρυθμού 7 ημερών), είτε με εμφύτευση υποδορίως ειδικoύ καταγραφικού μηχανήματος (loop recorder) που παρέχει πληροφορίες για μεγάλο χρονικό διάστημα (1-2 έτη). Επίσης διενεργείται στα πλαίσια του τακτικού ελέγχου, ακόμα και επί απουσίας συμπτωμάτων.
Υπάρχει επίσης μια σειρά εξειδικευμένων εξετάσεων οι οποίες διενεργούνται επί συγκεκριμένων ενδείξεων και όχι σε τακτική βάση. Τέτοιες εξετάσεις περιλαμβάνουν:
-
Μαγνητική τομογραφία καρδιάς
Διενεργείται συνήθως όταν υπάρχουν αμφιβολίες στο υπερηχοκαρδιογράφημα σχετικά με τη διάγνωση. Σε ορισμένα κέντρα του εξωτερικού πραγματοποιείται και ως εξέταση αναφοράς σε ασθενείς με επιβεβαιωμένη διάγνωση υπερτροφικής μυοκαρδιοπάθειας. Μπορεί να επαναληφθεί στη διάρκεια της παρακολούθησης για ιατρικούς λόγους.
-
Δοκιμασία κόπωσης με υπερηχοκαρδιογράφημα
Μπορεί να διενεργηθεί σε κυλιόμενο τάπητα ή ποδήλατο και στόχο έχει είτε να αποκαλύψει συμπτώματα του ασθενούς είτε να καταγράψει αλλαγές στο ηλεκτροκαρδιογράφημα ή στη δομή της καρδιάς σε καταστάσεις stress.
-
Στεφανιογραφία
Μπορεί να πραγματοποιηθεί όταν ο ασθενής αναφέρει ύποπτα συμπτώματα που μπορεί να συγχέονται με εκείνα ασθενών με στένωση των στεφανιαίων αρτηριών. Επίσης η συνύπαρξη της στεφανιαίας νόσου σε ασθενείς με υπερτροφική μυοκαρδιοπάθεια είναι συχνή (25-30%) και για αυτό προτιμάται είτε η επεμβατική στεφανιογραφία είτε η μη επεμβατική (αξονική στεφανιογραφία).
Ένα συχνό ερώτημα που τίθεται, ειδικά από ασθενείς με υπερτροφική μυοκαρδιοπάθεια, είναι το εάν και πότε θα πρέπει να γίνεται κλινικός και γενετικός έλεγχος στους ίδιους και στους συγγενείς τους. Η απάντηση δεν είναι απλή, καθώς συνυπάρχουν σημαντικά ιατρικά, κοινωνικά, ηθικά, ψυχολογικά και νομικά ζητήματα.
Τα τελευταία χρόνια έχει συντελεστεί σημαντική πρόοδος τόσο στις τεχνικές ανίχνευσης γονιδιακών αλλαγών (μεταλλάξεων), όσο και στην κατανόηση του ρόλου των γονιδίων. Παρόλα αυτά πολλά σημεία της νόσου παραμένουν σκοτεινά και για αυτό η χρήση των νέων τεχνολογιών θα πρέπει να γίνεται με προσοχή ώστε από τη μια να μην βγαίνουν λάθος συμπεράσματα και από την άλλη να μην υποβάλλονται οι ασθενείς και οι συγγενείς τους σε άσκοπες και ακριβές εξετάσεις. Για αυτό το λόγο θα πρέπει πρώτα εκπαιδευμένο προσωπικό να αφιερώσει σημαντικό χρόνο ώστε να καταρτίσει το γενεαλογικό δέντρο κάθε οικογένειας και να συγκεντρώσει σημαντικές πληροφορίες γύρω από τυχόν κληρονομικότητα των παθήσεων. Με στοχευμένες ερωτήσεις θα καταγραφούν προβλήματα υγείας όλων των μελών μιας οικογένειας και έτσι μπορεί να διαπιστωθεί εάν υπάρχουν και άλλοι συγγενείς που είχαν «καρδιολογικά προβλήματα» αλλά τα απέδιδαν σε άλλες παθήσεις ή δεν το γνώριζαν.
Στη συνέχεια θα πρέπει να υποβάλλονται σε κλινικό-εργαστηριακό έλεγχο ο οποίος περιλαμβάνει κλινική εξέταση, ηλεκτροκαρδιογράφημα υπερηχοκαρδιογράφημα και Holter ρυθμού 24-48 ωρών. Συστήνεται γενετικός έλεγχος μετά από κατάλληλη ενημέρωση σε ασθενή με αδιαμφισβήτητη διάγνωση της υπερτροφικής μυοκαρδιοπάθειας ο οποίος έχει συγγενείς που είναι διατεθειμένοι να υποβληθούν σε ανάλογο γενετικό έλεγχο. Επιπλέον ο γενετικός έλεγχος μπορεί να βοηθήσει σε οριακές περιπτώσεις όπου υπάρχει αμφιβολία για τη διάγνωση της υπερτροφικής μυοκαρδιοπάθειας (π.χ. πάχος καρδιάς 12-13mm). Για το γενετικό έλεγχο λαμβάνεται ποσότητα αίματος με διαδικασία ανάλογη με τις συνήθεις αιμοληψίες. Το δείγμα αποστέλλεται σε εξειδικευμένα εργαστήρια του εξωτερικού για ανάλυση μιας ομάδας γονιδίων που είναι υπεύθυνα για την υπερτροφική μυοκαρδιοπάθεια.
Ανάλογα με τις γενετικές εξετάσεις του ασθενούς καθορίζεται ο περαιτέρω κλινικός και γενετικός έλεγχος των συγγενών. Έτσι διακρίνουμε τις εξής περιπτώσεις:
-
Δεν έγινε καμία γενετική εξέταση στον ασθενή είτε για προσωπικούς είτε για άλλους λόγους. Σε αυτή την περίπτωση όλοι οι ενήλικες συγγενείς πρώτου βαθμού τίθενται σε κλινικό (όπως περιγράφεται παραπάνω) έλεγχο ανά τακτά χρονικά διαστήματα (ανά 2-5 χρόνια). Εκτός αν υπάρχουν ευρήματα οπότε ο έλεγχος γίνεται συχνότερα ανά 6-12 μήνες. Σε συγγενείς 1ου βαθμού ηλικίας μεταξύ 10 και 20 ετών ο κλινικός έλεγχος θα πρέπει να είναι ετήσιος, ενώ στη συνέχεια διενεργείται αν 2-5 έτη.
-
Το αποτέλεσμα του γενετικού ελέγχου είναι αρνητικό, δηλαδή δεν βρίσκεται γονιδιακή διαταραχή (μετάλλαξη) υπεύθυνη για την υπερτροφική μυοκαρδιοπάθεια στον ασθενή. Σε αυτήν την περίπτωση δεν προχωράμε σε γενετικό έλεγχο των συγγενών, ενώ ο κλινικός έλεγχός τους συνεχίζεται κανονικά, ανά τακτά χρονικά διαστήματα (όπως περιγράφεται παραπάνω). Αυτό συμβαίνει διότι ένα αρνητικό αποτέλεσμα δεν μπορεί να αποκλείσει την κληρονομικότητα της νόσου από ένα άγνωστο έως τώρα γονίδιο. Επίσης δεν πρέπει να ξεχνάμε ότι στο 40% των ασθενών συνήθως δεν βρίσκεται κάποιο διαταραγμένο υπεύθυνο γονίδιο.
-
Το αποτέλεσμα του γενετικού ελέγχου είναι θετικό, δηλαδή βρίσκεται το υπεύθυνο γονίδιο στον ασθενή που ήδη έχει εκδηλώσει τη νόσο. Τότε ακολουθεί ο γενετικός έλεγχος των συγγενών πρώτου βαθμού. Αν ο έλεγχος αυτός αποβεί θετικός σε κάποιον από αυτούς, δηλαδή εντοπιστεί το ίδιο γονίδιο σε κάποιον συγγενή, τότε ο συγκεκριμένος συγγενής τίθεται σε μακροχρόνια παρακολούθηση, όπως συμβαίνει και με τους ασθενείς. Στην περίπτωση όμως που δεν εντοπιστεί το ίδιο υπεύθυνο γονίδιο σε κάποιον από τους συγγενείς τότε σταματά η περαιτέρω παρακολούθησή του και μόνο όταν εμφανιστούν συμπτώματα ή προκύψει κάποιο νέο δεδομένο στην οικογένεια τότε ξαναρχίζει η παρακολούθησή του.